
Cosa si può fare in caso di acalasia esofagea?
Che cos’è l’acalasia esofagea e in che modo può essere curata? Risponde il nostro esperto in Chirurgia Generale ad Avellino, il Dott. Luca Covotta
Che cos’è l’acalasia esofagea?
 L'acalasia è una rara patologia dell’esofago caratterizzata da un’alterazione della peristalsi esofagea (movimento che permette ai cibi di passare dalla bocca allo stomaco) e dall’incapacità di rilasciamento dello sfintere esofageo inferiore (sarebbe quella valvola posta tra esofago e stomaco). Generalmente, quando deglutiamo, lo sfintere si rilascia permettendo al bolo alimentare di spostarsi nello stomaco; ma in caso di acalasia questo resta sempre tonico e non riesce a rilassarsi totalmente, provocando un ristagno di materiale alimentare nel lume esofageo. Secondo le stime, l’incidenza di acalasia è di circa 0,6-1 nuovi casi ogni 100.000 abitanti all’anno e colpisce soprattutto uomini e donne (senza differenze) tra i 30 e i 50 anni.
L'acalasia è una rara patologia dell’esofago caratterizzata da un’alterazione della peristalsi esofagea (movimento che permette ai cibi di passare dalla bocca allo stomaco) e dall’incapacità di rilasciamento dello sfintere esofageo inferiore (sarebbe quella valvola posta tra esofago e stomaco). Generalmente, quando deglutiamo, lo sfintere si rilascia permettendo al bolo alimentare di spostarsi nello stomaco; ma in caso di acalasia questo resta sempre tonico e non riesce a rilassarsi totalmente, provocando un ristagno di materiale alimentare nel lume esofageo. Secondo le stime, l’incidenza di acalasia è di circa 0,6-1 nuovi casi ogni 100.000 abitanti all’anno e colpisce soprattutto uomini e donne (senza differenze) tra i 30 e i 50 anni.
Da cosa può essere causata?
La causa è ancora poco conosciuta. Secondo un’ipotesi abbastanza suggestiva sembra che si possa determinare un’alterazione anatomica delle strutture nervose dello strato muscolare dell’esofago a causa di una risposta immuno-mediata ad un agente patogeno di tipo virale (ad esempio l’herpes virus). Ovvero il nostro sistema immunitario, stimolato da questa infezione virale, attacca le strutture nervose dell’esofago determinando così la perdita della funzione motoria.
Come si manifesta?
Il sintomo tipico della acalasia è la disfagia (sensazione di arresto del cibo nell'esofago), che si manifesta sia con liquidi che con solidi, anche se inizialmente può essere paradossa dato che il paziente deglutisce correttamente i solidi e non i liquidi. Altri sintomi comprendono:
- Rigurgito di cibo (nel 70% dei casi indigerito) che si manifesta in particolare di notte ed è favorito dal decubito;
- Tosse notturna dovuta al rigurgito, che penetra nelle vie respiratore;
- Scialorrea (eccessiva salivazione);
- Alitosi, causata dal ristagno di cibo nell’esofago;
- Dolore toracico e pirosi possono (presenti nel 30% dei casi) dovuti all’aumento della pressione esofagea;
- Perdita di peso.
Come si formula la diagnosi?
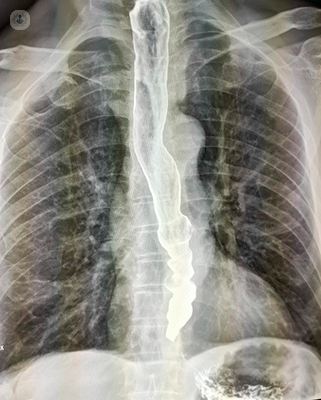 L’endoscopia serve soprattutto come indagine di diagnosi differenziale per escludere eventuali cause meccaniche di ostruzione (es. tumore dell’esofago, stenosi infiammatoria). Solo nelle forme avanzate si può constatare un ristagno di cibo ed un aumento delle dimensioni del viscere, tanto che in alcuni casi si parla di “megaesofago”. In Radiologia, facendo bere del contrasto al paziente, si valuta sia la conformazione dell’esofago che la rapidità con cui si apre lo sfintere esofageo. Anche in questa metodica, solo nella patologia conclamata, è visibile il cosiddetto segno caratteristico della “coda di topo”, ovvero l’esofago allargato con il passaggio esofago-gastrico molto sottile. Entrambe queste metodiche non sono utili nella diagnosi precoce, ma già sintomatica, di questo disturbo.
L’endoscopia serve soprattutto come indagine di diagnosi differenziale per escludere eventuali cause meccaniche di ostruzione (es. tumore dell’esofago, stenosi infiammatoria). Solo nelle forme avanzate si può constatare un ristagno di cibo ed un aumento delle dimensioni del viscere, tanto che in alcuni casi si parla di “megaesofago”. In Radiologia, facendo bere del contrasto al paziente, si valuta sia la conformazione dell’esofago che la rapidità con cui si apre lo sfintere esofageo. Anche in questa metodica, solo nella patologia conclamata, è visibile il cosiddetto segno caratteristico della “coda di topo”, ovvero l’esofago allargato con il passaggio esofago-gastrico molto sottile. Entrambe queste metodiche non sono utili nella diagnosi precoce, ma già sintomatica, di questo disturbo.
L’accertamento gold standard per la diagnosi precoce è la manometria esofagea, che attraverso un sondino nel naso analizza la funzione motoria dell’esofago ed il coordinamento con lo sfintere esofageo inferiore. Questa metodica negli ultimi tempi ha avuto un grande sviluppo in termini di sensibilità tanto che si parla di Manometria ad Alta Risoluzione proprio per differenziarla dalla precedente: consiste in un notevole aumento del numero dei sensori posizionati nel sondino e di un sofisticato software per l’analisi dei dati.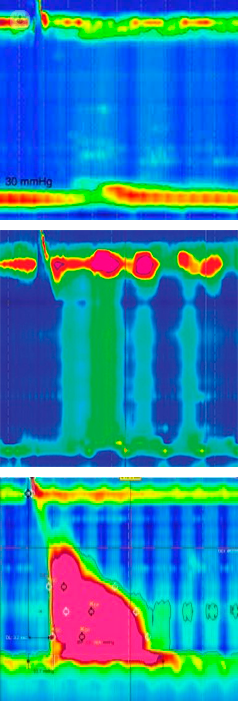
Proprio grazie a questa nuova metodica oggi sappiamo che esistono tre sottocategorie di acalasia:
- Tipo I (classica) completa assenza di peristalsi;
- Tipo II (con pressurizzazione esofagea) contrazioni singole e talvolta ripetitive;
- Tipo III, caratterizzata da assenza di peristalsi normale e presenza di contrazioni premature a elevata ampiezza.
Tale divisione è estremamente importante, perché consente di prevedere anche la risposta dei pazienti al trattamento sia endoscopico che chirurgico.
Terapia farmacologica per l’acalasia esofagea
La terapia ha come obiettivo quello di ridurre il tono del LES e di eliminare l’ostruzione che ostacola il passaggio di cibo nello stomaco. La terapia medica prevede l’assunzione di farmaci calcio-antagonisti che, agendo sulla muscolatura liscia dello sfintere inferiore consentono un rilasciamento temporaneo. Questi farmaci sono frequentemente prescritti per la terapia delle patologie cardio-vascolari, con possibili effetti collaterali quali la cefalea e l’ipotensione, ed il loro utilizzo in caso di acalasia è molto limitato, in particolare in persone anziane o in condizioni generali non idonee.
Cosa prevede invece la terapia endoscopica?
Esistono tre metodiche endoscopiche: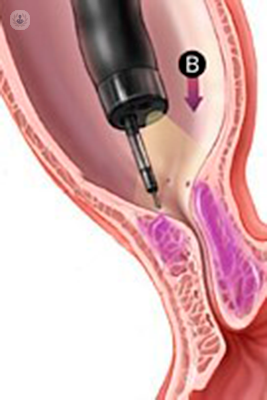
- L'iniezione di tossina botulinica: l’azione di questa tossina è quella di inibire la contrazione della muscolatura liscia, quindi si induce una paralisi che contrasta l’ipertono dello sfintere. I risultati immediati sono buoni, ma frequentemente si presentano delle recidive con necessità di ripetute iniziezioni. Inoltre, l’insorgenza di resistenza alla terapia si presenta nel 40-50% dei casi;
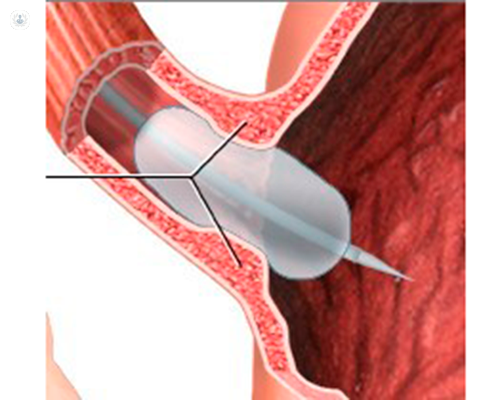 La dilatazione pneumatica del cardias: è efficace se eseguita con appositi dilatatori cilindrici di diametro variabile, ma come nel caso della tossina botulinica il rischio di recidiva resta abbastanza alto. Il rischio di perforazione dell’esofago è pari al 2%;
La dilatazione pneumatica del cardias: è efficace se eseguita con appositi dilatatori cilindrici di diametro variabile, ma come nel caso della tossina botulinica il rischio di recidiva resta abbastanza alto. Il rischio di perforazione dell’esofago è pari al 2%;- La POEM (per-oral endoscopic myotomy): una innovativa tecnica endoscopica che cerca di riprodurre gli scopi della terapia chirurgica. Infatti, si esegue una miotomia (sezione delle fibre muscolari dell’esofago) con uno speciale bisturi introdotto attraverso l’endoscopio.
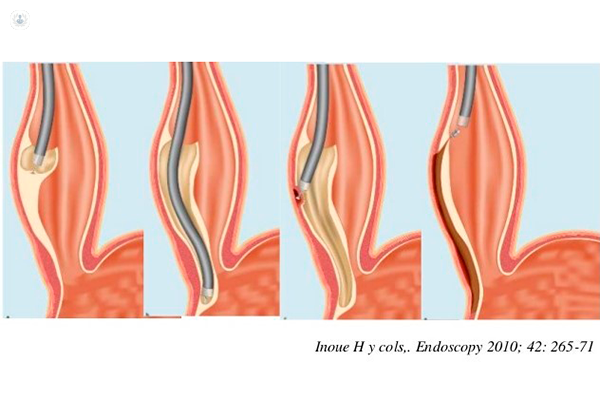 È una tecnica estremamente efficace con una percentuale di successo tra l’80 e il 90%. Anche nel caso di acalasia di III tipo è la scelta terapeutica di maggior successo. Purtroppo, questa metodica è gravata da una altissima percentuale di reflusso gastro-esofageo post trattamento che raggiunge il 40-50%.
È una tecnica estremamente efficace con una percentuale di successo tra l’80 e il 90%. Anche nel caso di acalasia di III tipo è la scelta terapeutica di maggior successo. Purtroppo, questa metodica è gravata da una altissima percentuale di reflusso gastro-esofageo post trattamento che raggiunge il 40-50%.
In cosa consiste l’intervento chirurgico?
Consiste nella miotomia detta “secondo Heller”, ovvero la sezione della muscolatura liscia sia dell’esofago terminale che dei primi centimetri dello stomaco. Riducendo la pressione dello sfintere esofageo si permette nella maggior parte dei casi la risoluzione della disfagia ma, ovviamente, aumenta notevolmente la risalita di materiale acido dello stomaco verso l'esofago (reflusso gastro-esofageo), come nel caso della POEM. Per tale motivo, alla miotomia si associa una contemporanea operazione di rinforzo della pressione nella giunzione esofago-gastrica detta “plastica antireflusso” o “funduplicatio”,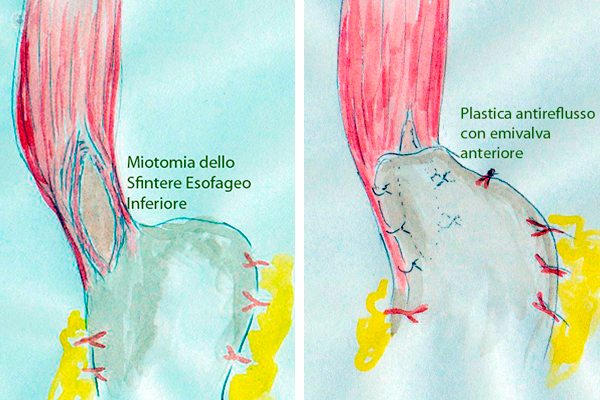 posizionando il fondo gastrico sulla zona della miotomia detta “funduplicatio anteriore parziale secondo Dor”. Questo intervento viene eseguito con tecnica mininvasiva in laparoscopia, evitando al paziente il trauma di un’ampia cicatrice addominale. Inoltre, tale approccio offre la possibilità al chirurgo di poter avere una maggiore luce sul campo operatorio ed una maggior amplificazione di immagine, riducendo in tal modo il rischio di parziali miotomie che possono esporre il paziente a fastidiose recidive.
posizionando il fondo gastrico sulla zona della miotomia detta “funduplicatio anteriore parziale secondo Dor”. Questo intervento viene eseguito con tecnica mininvasiva in laparoscopia, evitando al paziente il trauma di un’ampia cicatrice addominale. Inoltre, tale approccio offre la possibilità al chirurgo di poter avere una maggiore luce sul campo operatorio ed una maggior amplificazione di immagine, riducendo in tal modo il rischio di parziali miotomie che possono esporre il paziente a fastidiose recidive.
Il trattamento chirurgico ha una percentuale di successo di oltre il 90% ed è quindi ancora oggi considerato la terapia di scelta per la cura dell’acalasia, in particolare del tipo I e II. Solo per il tipo III è da discutere una eventuale superiorità in termini di efficacia della POEM, ma è sempre da considerare lo svantaggio del reflusso post trattamento.