
Le tecniche mininvasive per la cura dell’ernia del disco
Il Dott. Prof. Giuseppe Bonaldi, esperto in Chirurgia mininvasiva della colonna vertebrale (Neuroradiologia Intervenzionale) a Milano, ci spiega quali sono i più moderni interventi mini-invasivi per il trattamento dell’ernia del disco e di altre patologie della colonna vertebrale
Dott. Bonaldi, come e perché si forma un’ernia del disco?
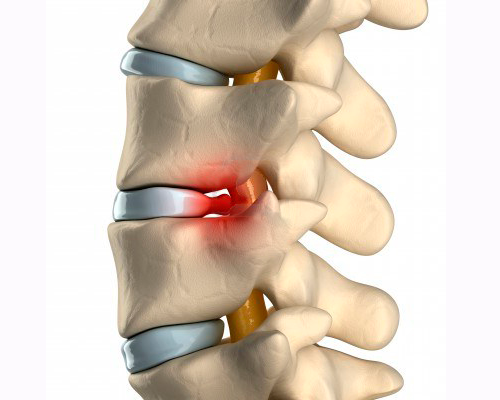
 I dischi intervertebrali sono cuscinetti che separano le vertebre con funzione di ammortizzatori, e sono formati da un anello circolare di legamenti (l’anello fibroso) che racchiude un nucleo gelatinoso (il nucleo polposo). L’ernia del disco si forma quando, per varie ragioni, la pressione interna del nucleo polposo è eccessiva, l’anello fibroso si rompe e parte del nucleo fuoriesce, come spremuta all’esterno del disco, appunto erniando. Accanto ai dischi ci sono le radici che formano i nervi degli arti (braccia e gambe) le quali, compresse dal frammento di nucleo erniato, generano il dolore (brachialgia se all’arto superiore, sciatalgia se all’arto inferiore). Il rischio di ernia aumenta anche con l’indebolimento dei legamenti dell’anello fibroso, che può essere dovuto, oltreché all’invecchiamento dei tessuti, anche a condizioni che ne accelerino la degenerazione (postura non corretta, lavori o sport usuranti il disco o che comportino sovraccarichi della colonna vertebrale, traumi ecc.).
I dischi intervertebrali sono cuscinetti che separano le vertebre con funzione di ammortizzatori, e sono formati da un anello circolare di legamenti (l’anello fibroso) che racchiude un nucleo gelatinoso (il nucleo polposo). L’ernia del disco si forma quando, per varie ragioni, la pressione interna del nucleo polposo è eccessiva, l’anello fibroso si rompe e parte del nucleo fuoriesce, come spremuta all’esterno del disco, appunto erniando. Accanto ai dischi ci sono le radici che formano i nervi degli arti (braccia e gambe) le quali, compresse dal frammento di nucleo erniato, generano il dolore (brachialgia se all’arto superiore, sciatalgia se all’arto inferiore). Il rischio di ernia aumenta anche con l’indebolimento dei legamenti dell’anello fibroso, che può essere dovuto, oltreché all’invecchiamento dei tessuti, anche a condizioni che ne accelerino la degenerazione (postura non corretta, lavori o sport usuranti il disco o che comportino sovraccarichi della colonna vertebrale, traumi ecc.).
L’ernia è risolvibile solo chirurgicamente?
Anche il disco intervertebrale, come tutti i tessuti del corpo umano, possiede dei meccanismi di riparazione spontanea (si pensi alle contusioni, alle ferite, ai tagli, alle fratture, o alle distorsioni delle articolazioni). Così, dopo un’ernia del disco, i meccanismi di riparazione tendono a saldare (cicatrizzare) le fibre dell’anello fibroso (come ad es. dopo una slogatura di caviglia), mentre la parte di nucleo polposo erniata all’esterno, verso la radice nervosa, viene pian piano riassorbita. La maggior parte delle ernie del disco, quindi, si risolve spontaneamente, solitamente in un periodo di circa uno-due mesi. Compito del medico è, in tale periodo, controllare il dolore e sorvegliare o impedire che insorgano deficit neurologici (come paresi degli arti o disturbi sfinterici) pericolosi o che potrebbero risolversi con difficoltà. Il dolore si controlla solitamente sia con una terapia medica (antinfiammatoria e analgesica), sia eventualmente con infiltrazioni antalgiche dirette della radice nervosa compressa dall’ernia, infiltrazioni che noi eseguiamo rapidamente e facilmente sotto guida TAC. Possiamo dire che la chirurgia si rende necessaria solo in una percentuale minore di ernie del disco. Ovviamente, essendo l’ernia nella maggior parte dei casi una malattia benigna e a risoluzione spontanea, la chirurgia deve essere anch’essa il meno aggressiva possibile.
Quindi esistono delle tecniche mininvasive per l’ernia del disco? Quali sono i loro vantaggi?
 Sicuramente sì, ed esistono ormai da oltre trent’anni. Anch’io me ne occupo dagli inizi degli anni ottanta, avendo utilizzato in tale lungo periodo tecniche molto differenti, molte delle quale ancora in uso (sia pure con strumentari che si sono evoluti nel tempo). L’ernia del disco, sia lombare sia cervicale, può essere eliminata con tecnica percutanea (cioè senza bisogno di tagli ma introducendo lo strumentario attraverso piccoli pertugi nella pelle, come in artroscopia), ad esempio frammentando il nucleo polposo e poi aspirandolo, oppure vaporizzandolo mediante sonde alimentate con radiofrequenze, o mediante fibre ottiche laser.
Sicuramente sì, ed esistono ormai da oltre trent’anni. Anch’io me ne occupo dagli inizi degli anni ottanta, avendo utilizzato in tale lungo periodo tecniche molto differenti, molte delle quale ancora in uso (sia pure con strumentari che si sono evoluti nel tempo). L’ernia del disco, sia lombare sia cervicale, può essere eliminata con tecnica percutanea (cioè senza bisogno di tagli ma introducendo lo strumentario attraverso piccoli pertugi nella pelle, come in artroscopia), ad esempio frammentando il nucleo polposo e poi aspirandolo, oppure vaporizzandolo mediante sonde alimentate con radiofrequenze, o mediante fibre ottiche laser.
Personalmente ho introdotto a metà degli anni duemila una tecnica per la vaporizzazione a freddo mediante radiofrequenze delle ernie cervicali (coblazione), tecnica che è stata adottata anche negli Stati Uniti. Io utilizzo tutte queste tecniche, variandole caso per caso, per meglio adattare una metodica specifica al tipo di ernia, alla sua topografia, all’età del paziente (i tessuti cambiano nel tempo e così la loro reazione ai diversi tipi di energia utilizzata), etc. Ovviamente le tecniche mini-invasive hanno molti vantaggi. Lo strumentario è estremamente sottile, facilmente controllabile in radioscopia o sotto guida diretta TAC. Gli interventi vengono quasi sempre eseguiti in anestesia locale, senza dolore o disagio per il paziente. Un accesso mini-invasivo rispetta i tessuti, cioè la struttura ossea e muscolare della colonna vertebrale, che rimane integra: questo è un risultato importante, soprattutto negli sportivi e nelle persone anziane. Inoltre, non esiste il rischio di formazione di cicatrici post-chirurgiche profonde a livello delle radici nervose (rischio tipico della chirurgia aperta), cicatrici che possono essere più dolorose dell’ernia e sono difficilmente risolvibili. Anche la mobilizzazione del paziente dopo l’intervento e la ripresa delle attività lavorativa e sportiva sono molto più rapide (i pazienti si alzano il giorno stesso e gli interventi vengono eseguiti ambulatorialmente).
Da ultimo, sottolineo che da tempo esistono prove sicure nella letteratura scientifica, ormai vasta, dell’efficacia delle tecniche mini-invasive, efficacia non inferiore a quella della chirurgia tradizionale aperta.
Quando, invece, è necessario l’intervento chirurgico?
L’intervento chirurgico tradizionale aperto diventa necessario quando un’ernia del disco, per la sua topografia o per le sue dimensioni eccessive, non sia aggredibile con un accesso chiuso mini-invasivo, e il dolore non si risolva spontaneamente con le cure conservative antalgiche. A livello lombare un intervento chirurgico è necessario, a volte anche con criterio d’urgenza, in presenza di deficit neurologici gravi, rappresentati solitamente sia da paresi degli arti, sia da disturbi sfinterici (ad esempio incontinenza urinaria). A livello cervicale un’ernia di grosse dimensioni può comprimere il midollo, comportando, quindi, una sofferenza neurologica sia degli arti superiori, sia degli arti inferiori. Anche tale condizione, soprattutto se confermata da studi neurofisiologici (elettromiografia e potenziali evocati midollari), può rappresentare un’indicazione a una chirurgia decompressiva.
Esistono tecniche mini-invasive anche per altre patologie della colonna vertebrale?
C ertamente sì, praticamente per tutta la patologia vertebrale (non per le malattie del midollo, come ad esempio i meningiomi oppure i gliomi, o delle radici nervose, come i neurinomi). Da oltre vent’anni la vertebroplastica e la cifoplastica sono tecniche consolidate e ampiamente diffuse per il trattamento delle fratture vertebrali. La vertebroplastica consiste nell’iniezione nell’osso della vertebra di cemento acrilico, a fini di stabilizzazione e consolidamento di fratture che generano dolore. Inoltre, la cifoplastica prevede, prima dell’iniezione del cemento, un’espansione del corpo della vertebra fratturata mediante palloni o espansori meccanici, al fine di ridurre (ricomporre) i frammenti d’osso, e recuperare la forma originale della vertebra. Inizialmente queste tecniche sono state impiegate per le fratture su base osteoporotica, tipiche dell’anziano: la vertebra, indebolita dalla mancanza di calcio dovuta all’osteoporosi, cede spontaneamente o per piccoli traumi, provoca dolore e ha scarsa tendenza (sempre a causa dell’osteoporosi) a ripararsi (ricalcificarsi) spontaneamente. Un’iniezione di cemento ristabilisce la solidità e risolve il dolore. È evidente il vantaggio di un approccio mini-invasivo in pazienti fragili, nei quali una chirurgia maggiore di stabilizzazione spesso non è possibile (osso troppo fragile, condizioni generali compromesse). Lo stesso discorso sulla fragilità vale anche per i pazienti neoplastici, nei quali la frattura vertebrale può essere dovuta a una localizzazione del tumore (metastasi). Con le tecniche moderne la cifoplastica si applica oggi anche alle fratture traumatiche del giovane. Vi sono poi altre patologie che possono essere trattate con tecniche mini-invasive: la stenosi del canale spinale lombare, le cicatrici che possono esitare attorno alle radici nervose dopo interventi chirurgici per ernia del disco (peridurolisi con radiofrequenza pulsata), il dolore lombare da artrosi (crioablazione delle faccette articolari), gli osteomi-osteoidi vertebrali (termoablazione), e altre.
ertamente sì, praticamente per tutta la patologia vertebrale (non per le malattie del midollo, come ad esempio i meningiomi oppure i gliomi, o delle radici nervose, come i neurinomi). Da oltre vent’anni la vertebroplastica e la cifoplastica sono tecniche consolidate e ampiamente diffuse per il trattamento delle fratture vertebrali. La vertebroplastica consiste nell’iniezione nell’osso della vertebra di cemento acrilico, a fini di stabilizzazione e consolidamento di fratture che generano dolore. Inoltre, la cifoplastica prevede, prima dell’iniezione del cemento, un’espansione del corpo della vertebra fratturata mediante palloni o espansori meccanici, al fine di ridurre (ricomporre) i frammenti d’osso, e recuperare la forma originale della vertebra. Inizialmente queste tecniche sono state impiegate per le fratture su base osteoporotica, tipiche dell’anziano: la vertebra, indebolita dalla mancanza di calcio dovuta all’osteoporosi, cede spontaneamente o per piccoli traumi, provoca dolore e ha scarsa tendenza (sempre a causa dell’osteoporosi) a ripararsi (ricalcificarsi) spontaneamente. Un’iniezione di cemento ristabilisce la solidità e risolve il dolore. È evidente il vantaggio di un approccio mini-invasivo in pazienti fragili, nei quali una chirurgia maggiore di stabilizzazione spesso non è possibile (osso troppo fragile, condizioni generali compromesse). Lo stesso discorso sulla fragilità vale anche per i pazienti neoplastici, nei quali la frattura vertebrale può essere dovuta a una localizzazione del tumore (metastasi). Con le tecniche moderne la cifoplastica si applica oggi anche alle fratture traumatiche del giovane. Vi sono poi altre patologie che possono essere trattate con tecniche mini-invasive: la stenosi del canale spinale lombare, le cicatrici che possono esitare attorno alle radici nervose dopo interventi chirurgici per ernia del disco (peridurolisi con radiofrequenza pulsata), il dolore lombare da artrosi (crioablazione delle faccette articolari), gli osteomi-osteoidi vertebrali (termoablazione), e altre.