
Piede diabetico ed ischemia critica dell’arto inferiore
Il termine “piede diabetico” identifica genericamente le possibili problematiche del piede favorite dal diabete e che hanno come manifestazione più frequente l’ulcera del piede. Ne parla il Prof. Sergio Furgiuele, specialista in Chirurgia Vascolare a Roma
Quali sono le problematiche legate al piede diabetico?
Spesso si tratta di problematiche correlate ad un ridotto apporto di sangue causato dalle alterazioni vascolari dell’arto inferiore molto frequenti nel diabetico: in questi casi si parla di piede diabetico vascolare.
inferiore molto frequenti nel diabetico: in questi casi si parla di piede diabetico vascolare.
Il piede diabetico vascolare dopo una fase di iniziale compenso può evolvere progressivamente sino a determinare un quadro a rischio di amputazione maggiore cioè di coscia o gamba. In questi casi si parla di ischemia critica.
Si può prevenire il piede diabetico?
Certamente si può prevenire ed anche rallentare l’evoluzione del piede diabetico. L’accurato controllo della glicemia, la cura del piede e l’utilizzo di calzature idonee, il controllo della sensibilità della pianta del piede (che è il primo sintomo del piede diabetico) consentono di ridurre il rischio di complicanze gravi.
Peraltro sul fronte vascolare l’evoluzione della arteriopatia periferica (cioè delle alterazioni vascolari dell’arto inferiore) è progressiva e in molti casi nonostante il controllo dei vari fattori di rischio (diabete, fumo, ipercolesterolemia etc.) le arterie vanno incontro ad un progressivo deterioramento che condiziona una riduzione del flusso di sangue al piede.
Come si può diagnosticare in fase precoce l’arteriopatia periferica prima che diventi “critica”?
Il paziente diabetico dovrebbe essere sottoposto periodicamente a degli esami di screening vascolare finalizzati a valutare le alterazioni del circolo periferico. Gli esami sono incruenti (Doppler, Ecocolordoppler) e consentono di svelare alterazioni anche in una fase asintomatica. Una diagnosi precoce può aiutare a prendere i giusti provvedimenti per aiutare a mantenere una fase di compenso vascolare il più a lungo possibile anche attraverso l’utilizzo di alcuni farmaci ad uso domiciliare.
E se l’arteriopatia procede?
Se il paziente diviene sintomatico con dolori muscolari al polpaccio (o più raramente al gluteo) causati dalla deambulazione o, in casi più avanzati, comparsa di dolore fisso anche a riposo o ulcerazione del piede o della gamba sarà necessario eseguire esami che si definiscono di secondo livello finalizzati a definire le possibilità terapeutiche utili a definire la terapia. Tali esami sono rappresentati dalla angioTAC e, in minor misura dalla angioRMN. Un altro esame molto utile nella gestione di questi pazienti è l’ossimetria percutanea che, attraverso una sonda applicata sul piede, è in grado di dire quanto ossigeno (portato dal sangue arterioso) arriva perifericamente ed è in grado di quantificare il rischio di amputazione.
Quali sono le terapie che abbiamo a disposizione per aumentare il flusso di sangue periferico e scongiurare il rischio di amputazione?
Si parla di interventi di rivascolarizzazione finalizzati ad aumentare il flusso di sangue verso il piede. Questi si dividono in due grandi categorie: le procedure endovascolari e quelle chirurgiche vere e proprie come il
per rivascolarizzazione del piede
bypass.
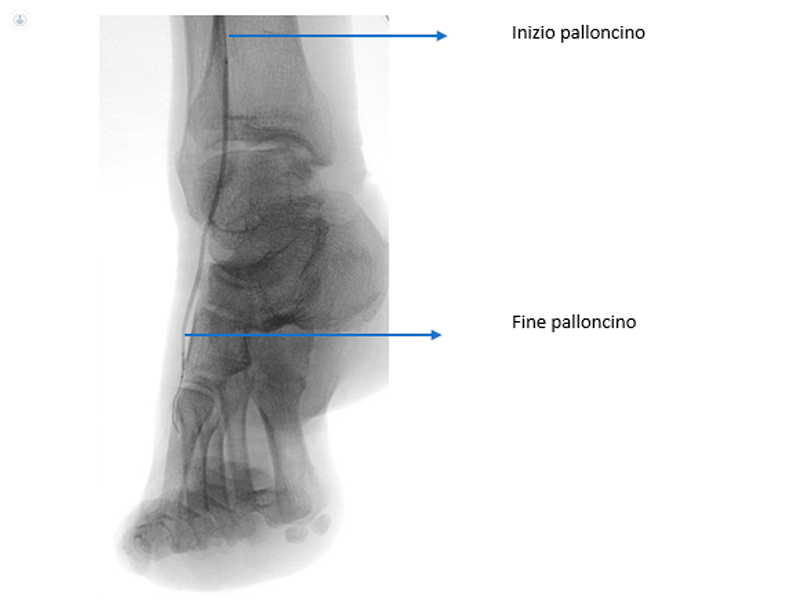
Le procedure endovascolari si realizzano in modo mininvasivo (senza incisioni chirurgiche e in anestesia locale) attraverso la puntura della arteria e la “ricanalizzazione” cioè la riapertura dall’interno attraverso palloncini (che vengono gonfiati per dilatare l’arteria) e stent (che sono dei “tubicini” rigidi utili a mantenere il risultato del palloncino). Questa metodica prende il nome di angioplastica percutanea solitamente identificata con l’acronimo anglosassone PTA (Percutaneous Transluminal Angioplasty). Grazie allo sviluppo dei materiali la PTA riesce a curare moltissimi casi ed anche a giungere sempre più perifericamente sino al piede (fatto particolarmente importante per la guarigione delle ulcere). Inoltre la mininvasività consente di ripetere la procedura in caso di necessità (fallimento o progressione della malattia) senza grande stress per il Paziente.
Gli interventi di bypass invece realizzano il superamento dei punti ostruiti attraverso un “ponte” costituito quasi sempre da una vena prelevata allo stesso paziente o in mancanza di essa, da un condotto sintetico. Si tratta di un vero e proprio intervento chirurgico talora di lunga durata che richiede almeno due incisioni di diversi centimetri nei punti di partenza ed arrivo del “ponte”. Anche in questo caso lo sviluppo dei materiali e il perfezionamento delle tecniche consentono ottimi risultati a distanza spesso migliori delle procedure endovascolari seppure a prezzo di un trauma maggiore per il Paziente.
Le tecniche endovascolari ed i bypass chirurgici sono da considerare alternative tra di loro?
Assolutamente no. Esistono delle linee guida internazionali che chiariscono i casi in cui è opportuno ricorrere all’una o all’altra tecnica. Semplificando si può dire che le ostruzioni più estese hanno scarse possibilità di successo con la tecnica endovascolare per comprensibili difficoltà a ricanalizzare dall’interno lesioni di notevole lunghezza. Ovviamente in tutti i casi in cui la tecnica endovascolare può essere effettuata con adeguate garanzie di successo questa va privilegiata in virtù della minore invasività per il paziente.
Inoltre, non vanno dimenticate le tecniche ibride che utilizzano entrambe le metodiche (endovascolare e chirurgica) accoppiandole in vario modo in diversi distretti dell’arto inferiore per il miglior risultato in termini di rivascolarizzazione.
E se tutti questi interventi non hanno successo?
In tal caso purtroppo il rischio di amputazione appare elevato anche se esistono varie metodiche palliative talora in grado di consentire un qualche tipo di compenso che riesca a ritardare e in taluni casi ad evitare l’amputazione. Sono metodiche che, in modi diversi, tendono ad aumentare la dilatazione delle arterie di gamba e piede (vasodilatazione periferica) aumentando in modo indiretto la permanenza del sangue a livello del piede. Farmaci “vasoattivi” come i prostanoidi somministrati per via endovenosa o tecniche come la elettrostimolazione midollare o la “storica” simpaticectomia chirurgica rappresentano metodiche che talora riescono a migliorare in modo transitorio la condizione del paziente ma raramente modificano l’evoluzione infausta dei pazienti non rivascolarizzati in modo “diretto” mediante PTA o bypass.
E la ricerca non ha sviluppato nulla a riguardo?
In realtà si. L’utilizzo delle cellule staminali o più correttamente delle varie forme di terapia rigenerativa “cellulare” hanno mostrato buoni risultati in termini di salvataggio d’arto anche nei pazienti con fallimento della rivascolarizzazione.
La procedura è semplice, incruenta e ripetibile e si effettua attraverso un prelievo di sangue dal braccio, la filtrazione del sangue in un apposito dispositivo per concentrare le cellule adatte alla rigenerazione ed infine la loro immissione per via intramuscolare nell’arto inferiore. Questa metodica si basa sulla capacità di alcune linee cellulari presenti nel sangue di favorire la nascita di nuovi vasi, l’aumento di volume dei vasi già esistenti, la riduzione del dolore locale ed anche la guarigione delle lesioni ulcerative per una azione locale “riparativa”. Proprio quest’ultimo aspetto ha recentemente stimolato l’applicazione di queste metodiche in associazione alle tecniche di rivascolarizzazione nel diabetico, dove la guarigione delle lesioni risente di molti meccanismi locali non solo dipendenti dall’aumento di flusso sanguigno, con l’obiettivo di aumentare la percentuale di salvataggio d’arto. I risultati iniziali basati su una ricerca tutta italiana appaiono in questo senso molto incoraggianti.