
Ritmo cardiaco: battiti e alterazioni
Le maggior parte delle aritmie cardiache, disturbi dell'attività ritmica del cuore, non sono gravi. Il Dott. Luca Santini, esperto in Cardiologia a Roma, ci parla delle aritmie e delle conseguenze che possono provocare.
Che cos’è un’aritmia?
Il nostro cuore è un vero e proprio motore costituito da un sistema meccanico, rappresentato da quattro camere cardiache, atri e ventricoli, che hanno il compito di pompare il sangue in circolo, da un impianto elettrico, 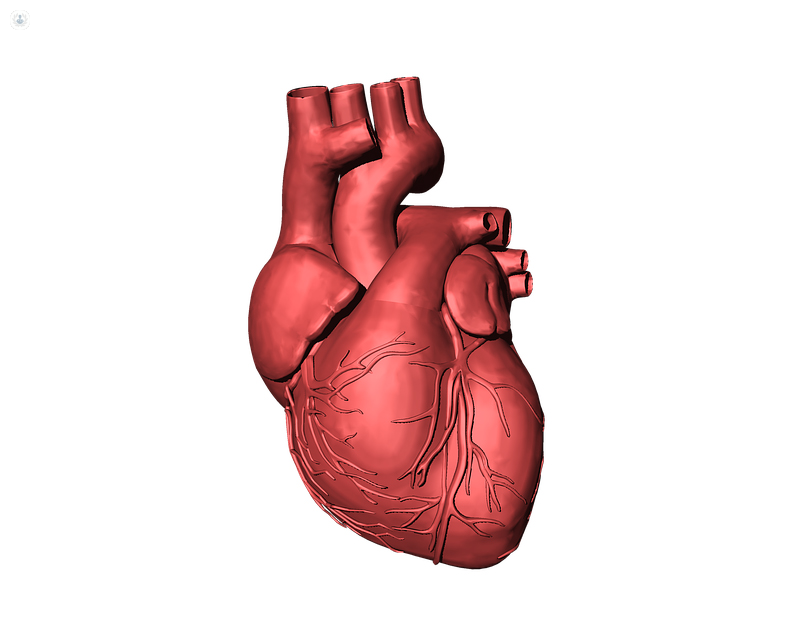 che ne permette l’attivazione e il funzionamento, e un sistema idraulico che porta l’ossigeno al cuore attraverso il sangue per mezzo delle arterie coronarie.
che ne permette l’attivazione e il funzionamento, e un sistema idraulico che porta l’ossigeno al cuore attraverso il sangue per mezzo delle arterie coronarie.
Un’aritmia cardiaca è un’alterazione della sequenza regolare e fisiologica dei battiti cardiaci, quindi un’alterazione del ritmo normale del cuore (chiamato “Ritmo sinusale”) dovuto ad un problema dell’impianto elettrico di questo motore.
Quali sono i principali tipi di aritmie?
Le principali aritmie possono essere distinte in:
- Bradi aritmie: il cuore batte in maniera troppo lenta, irregolare o regolare, ma comunque in maniera inadeguata, con una frequenza cardiaca troppo bassa. Molte bradi-aritmie sono dovute ad un malfunzionamento del “nodo seno atriale”, la vera e propria batteria del cuore, costituito da un gruppo di cellule specializzate localizzato sul tetto dell’atrio destro (a livello dello sbocco della vena cava superiore) e che ha il compito di generare gli impulsi elettrici, ovvero la nostra frequenza cardiaca. Con il tempo, questa batteria potrebbe scaricarsi (proprio come succede con la nostra automobile).
Il nodo del seno è in grado, inoltre, di regolare la frequenza in base alle esigenze del corpo. Ad esempio, quando durante una corsa si necessita di una frequenza più alta al fine di mandare in circolo il sangue a tutti i muscoli coinvolti nello sforzo fisico, la batteria genererà impulsi più accelerati. Una “batteria difettosa”, quindi, potrebbe non svolgere correttamente questa funzione regolatoria.
La prima tipologia di bradi aritmie riguarda quelle rappresentate da un difetto di formazione dell’impulso elettrico da parte del nodo del seno. Consiste, cioè, nel non generare, a volte, un battito cardiaco. Le caratteristiche principali sono quindi l’interruzione del ritmo e la frequenza molto bassa.
Il secondo tipo di aritmie sono causate da difetti di conduzione dell’impulso e sono rappresentate da vere e proprie interruzioni della progressione dell’impulso. Le più frequenti sono quelle che si verificano a livello del nodo atrio ventricolare, una specie di grande stazione, tra gli atri e i ventricoli, ed è l’unico punto in cui l’elettricità può passare dai primi ai secondi.
Entrambe le condizioni possono essere asintomatiche o comportare dei sintomi, i principali sono stanchezza, fatica a tollerare gli sforzi fisici, vertigini e sensazione di testa pesante, fino ad una e vera propria sincope (perdita di coscienza). La migliore terapia è rappresentata dall’impianto di un pacemaker, uno stimolatore artificiale che, ascoltando i battiti cardiaci, risolve il problema della pausa stimolando il cuore, ogni qualvolta si verifichi il problema.
- Tachiaritmie: sono caratterizzate da un aumento ingiustificato e anomalo della frequenza cardiaca, le più frequenti e meno gravi sono quelle che riguardano gli atri (sopraventricolari).
La più importante tra le tachiaritmie atriali è la fibrillazione atriale, un’aritmia  che colpisce circa il 3-5% della popolazione generale con una prevalenza che aumenta con l’età (circa 10-12% dopo i 75 anni). Rappresenta la principale causa di ricovero per aritmia. La prevalenza della fibrillazione atriale è sicuramente destinata ad aumentare nei prossimi decenni dato il rapido invecchiamento della popolazione. È caratterizzata da battiti totalmente irregolari, spesso a frequenza elevata, che non seguono una sequenza ritmica fisiologica. La fibrillazione atriale può essere determinata da una sottostante patologia cardiaca, ma spesso si manifesta anche in cuori perfettamente sani dal punto di vista meccanico, a causa di un problema primitivamente ed esclusivamente elettrico. In presenza di fibrillazione atriale l’anomalia elettrica è dovuta al fatto che le cellule del nodo del seno vengono inibite e sostituite nel loro compito di generare il ritmo cardiaco, da più gruppi di cellule atriali (normalmente silenti) che si attivano contemporaneamente generando impulsi elettrici ad elevata frequenza (fino a 600 in un minuto), prendendo il controllo dell’attivazione elettrica del cuore in maniera caotica.
che colpisce circa il 3-5% della popolazione generale con una prevalenza che aumenta con l’età (circa 10-12% dopo i 75 anni). Rappresenta la principale causa di ricovero per aritmia. La prevalenza della fibrillazione atriale è sicuramente destinata ad aumentare nei prossimi decenni dato il rapido invecchiamento della popolazione. È caratterizzata da battiti totalmente irregolari, spesso a frequenza elevata, che non seguono una sequenza ritmica fisiologica. La fibrillazione atriale può essere determinata da una sottostante patologia cardiaca, ma spesso si manifesta anche in cuori perfettamente sani dal punto di vista meccanico, a causa di un problema primitivamente ed esclusivamente elettrico. In presenza di fibrillazione atriale l’anomalia elettrica è dovuta al fatto che le cellule del nodo del seno vengono inibite e sostituite nel loro compito di generare il ritmo cardiaco, da più gruppi di cellule atriali (normalmente silenti) che si attivano contemporaneamente generando impulsi elettrici ad elevata frequenza (fino a 600 in un minuto), prendendo il controllo dell’attivazione elettrica del cuore in maniera caotica.
In alcuni casi la Fibrillazione atriale è asintomatica e il paziente non avverte nessun disturbo particolare, spesso invece si manifesta con palpitazioni, malessere, astenia e affanno e a volte può causare o aggravare una condizione di scompenso cardiaco.
La fibrillazione atriale può interrompersi spontaneamente, spesso entro le 48 ore. In questo caso prende il nome di fibrillazione atriale parossistica. In altri casi, invece, può avere una natura più sostenuta, auto-mantenendosi e perpetuandosi fino a quando non interveniamo noi medici ad interromperla con una procedura chiamata Cardioversione; in questo caso prende il nome di fibrillazione atriale persistente.
Va ricordato che una delle caratteristiche principali della fibrillazione atriale è quella di ripresentarsi con nuovi episodi (recidive di Fibrillazione atriale). Per evitare le recidive di fibrillazione atriale i pazienti solitamente assumono una terapia profilattica con farmaci antiaritmici o possono eseguire una terapia non farmacologica mediante l’ablazione. In alcuni casi le terapie disponibili, sia farmacologiche che non farmacologiche, non riescono a mantenere il ritmo sinusale e il medico, d’accordo con il paziente, può decidere di cronicizzarla, ovvero di arrendersi ad essa, accettandola, controllando periodicamente che il cuore abbia una frequenza adeguata e seguendo una terapia anticoagulante per tutta la vita. In questi casi la fibrillazione atriale diventa dunque stabile e cronica e si definisce Fibrillazione atriale permanente.
- Le tachicardie parossistiche sopraventricolari: sono aritmie non pericolose ma caratterizzate da palpitazioni particolarmente fastidiose, che si manifestano spesso nei soggetti più giovani. Sono
 dovute da un “falso contatto” causato dalla presenza congenita di una “doppia via”, una variante anatomica cioè che comporta in alcune condizioni, un vero e proprio corto circuito elettrico in grado di perpetuare delle aritmie molto veloci che si autosostengono. La terapia ablativa, cioè l’interruzione, della conduzione elettrica su uno dei due fili che costitusicono la “doppia Via”, in questo caso, rappresenta la miglior soluzione al problema.
dovute da un “falso contatto” causato dalla presenza congenita di una “doppia via”, una variante anatomica cioè che comporta in alcune condizioni, un vero e proprio corto circuito elettrico in grado di perpetuare delle aritmie molto veloci che si autosostengono. La terapia ablativa, cioè l’interruzione, della conduzione elettrica su uno dei due fili che costitusicono la “doppia Via”, in questo caso, rappresenta la miglior soluzione al problema. - Aritmie ventricolari: sono potenzialmente pericolose poiché la funzione del ventricolo è quella di consentire l’afflusso di sangue a tutti gli organi. Se si manifesta un problema a livello ventricolare si potrebbe andare incontro all’arresto cardiaco, alla cessazione dell’attività elettromeccanica del cuore. Spesso, le aritmie ventricolari si possono manifestare in presenza di una patologia strutturale cardiaca come ad esempio le cardiomiopatie dilatative primitive o una cardiopatia ischemica.
Per esempio, i pazienti che hanno avuto episodi di infarto sono più soggetti alle aritmie ventricolari. Un infarto viene causato dell’ostruzione di uno dei vasi che irrorano il cuore (coronarie). Non ricevendo più ossigeno a causa dell’ostruzione, una parte di esso va incontro a necrosi (questa parte di tessuto muore per mancanza di nutrimento). Si forma, così, una cicatrice che perde la capacità di condurre l’elettricità, creando dei circuiti anomali che possono dare origine ad aritmie. Queste possono degenerare in fibrillazione ventricolare e quindi in arresto cardiaco. In questo caso è necessario intervenire immediatamente attraverso la defibrillazione, unico mezzo che può fare la differenza tra la vita e la morte.
La defibrillazione è una procedura molto simile alla cardioversione già precedentemente descritta, con la sola differenza che solitamente utilizza shock ad energie maggiori ed è messa in pratica soprattutto nelle emergenze, in cui la vita del paziente quindi è in grave pericolo; la defibrillazione, cioè, non è un intervento pianificato mentre la cardioversione elettrica è un a procedura elettiva programmata.
Perché in presenza di fibrillazione atriale è necessario eseguire una terapia anticoagulante?
La Fibrillazione Atriale aumenta il rischio di andare incontro ad un ictus ischemico cerebrale (necrosi di cellule cerebrali) che viene definito “Cardio-embolico”. Infatti l’incidenza di ictus ischemico è nell’ordine del 5% l’anno nei pazienti con fibrillazione atriale, considerevolmente più elevata quindi rispetto allo 0.2 – 1.4% dei soggetti senza storia dell’aritmia. Questo vuol dire che un paziente con fibrillazione atriale ha un rischio di avere un ictus fino a 5 volte più alto rispetto a chi non ha l’aritmia. Non solo, l’ictus associato alla fibrillazione atriale è tipicamente più severo di quello dovuto ad altre cause con un 50% di probabilità di decesso ad 1 anno e un 60% di invalidità in caso di sopravvivenza. Il motivo per cui questa aritmia si associa ad un cos¡ alto rischio di andare incontro ad un evento embolico cerebrale è che in presenza di fibrillazione atriale, il  caos di impulsi elettrici che attraversano gli atri ne rendono inefficace la contrazione meccanica, con la conseguenza che il sangue che vi è contenuto può ristagnare e con il tempo (dopo almeno 24-48 ore) coagularsi. Il rischio quindi è che alcuni frammenti di trombo (corpuscoli solidi di sangue coagulato) possano distaccarsi e seguendo il torrente circolatorio andare ad ostruire i vasi più piccoli del cervello causando quindi la morte delle cellule che dovrebbero ricevere il ossigeno e nutrimento dagli stessi vasi.
caos di impulsi elettrici che attraversano gli atri ne rendono inefficace la contrazione meccanica, con la conseguenza che il sangue che vi è contenuto può ristagnare e con il tempo (dopo almeno 24-48 ore) coagularsi. Il rischio quindi è che alcuni frammenti di trombo (corpuscoli solidi di sangue coagulato) possano distaccarsi e seguendo il torrente circolatorio andare ad ostruire i vasi più piccoli del cervello causando quindi la morte delle cellule che dovrebbero ricevere il ossigeno e nutrimento dagli stessi vasi.
Si capisce quindi che riconoscere e diagnosticare la fibrillazione atriale il prima possibile costituisce lo strumento più potente a disposizione per la prevenzione dell’ictus cardio-embolico e delle sue conseguenze cliniche, perché ci consente di iniziare immediatamente una terapia anticoagulante orale con farmaci in grado di fluidificare il sangue e quindi di ridurre significativamente il rischio che si possano formare dei trombi.
In che modo può essere eseguita la cardioversione?
La cardioversione è una procedura che resetta l’attività elettrica del cuore, favorendo la ripresa del controllo della situazione da parte del nodo del seno e il ripristino quindi del ritmo sinusale. Può essere effettuata attraverso l’assunzione di farmaci antiaritmici, per via endovenosa o per bocca, ma si tratta di una procedura più lenta (cardioversione farmacologica) o attraverso l’erogazione di una potente scossa elettrica (Cardioversione elettrica). In questo ultimo caso il paziente viene collegato a degli elettrodi (piastre o manipoli) posti sul torace e attraverso essi, durante una fugace sedazione (1 o 2 minuti) per evitare il dolore al paziente, viene erogata una scarica elettrica con una quantità di energia sufficientemente elevata per raggiungere il cuore e “spegnere” tutte le cellule che si erano attivate in modo anomalo. Si provoca quindi istantaneamente un silenzio elettrico all’interno del cuore (reset elettrico), che permette al nodo del seno di ricominciare a generare impulsi in maniera regolare e fisiologica. L'efficacia di tale metodica è elevatissima (intorno al 95 %) e altrettanto dicasi per la sicurezza della sua esecuzione.
Se la fibrillazione atriale dura da più di ventiquattro ore, per poter eseguire la cardioversione in sicurezza bisogna essere certi che il paziente sia già adeguatamente anticoagulato, altrimenti si correrebbe il rischio di  immettere nel torrente circolatorio eventuali frammenti di sangue coagulato (trombi) formatisi precedentemente a causa dell’inattività meccanica dell’auricola. Alla ripresa della regolare contrazione dell'atrio e quindi dell’auricola, infatti, eventuali coaguli di sangue formatisi, potrebbero essere trascinati dal flusso di sangue circolante ed ostruire i piccoli vasi del cervello, causando quindi un ictus cerebrale. Nei casi nei quali sussistono dei dubbi sulla durata precisa della fibrillazione atriale o sulla corretta esecuzione dell'anticoagulazione nei giorni precedenti, è consigliabile eseguire prima della cardioversione, un ecocardiogramma transesofageo che consentirà l'evidenziazione di eventuali trombi auricolari e bloccherà pertanto l’esecuzione della procedura.
immettere nel torrente circolatorio eventuali frammenti di sangue coagulato (trombi) formatisi precedentemente a causa dell’inattività meccanica dell’auricola. Alla ripresa della regolare contrazione dell'atrio e quindi dell’auricola, infatti, eventuali coaguli di sangue formatisi, potrebbero essere trascinati dal flusso di sangue circolante ed ostruire i piccoli vasi del cervello, causando quindi un ictus cerebrale. Nei casi nei quali sussistono dei dubbi sulla durata precisa della fibrillazione atriale o sulla corretta esecuzione dell'anticoagulazione nei giorni precedenti, è consigliabile eseguire prima della cardioversione, un ecocardiogramma transesofageo che consentirà l'evidenziazione di eventuali trombi auricolari e bloccherà pertanto l’esecuzione della procedura.
Che cos’è l’ablazione?
L'ablazione transcatetere consiste in una tecnica che prevede l’introduzione nel cuore, per via percutanea attraverso le vene femorali e quindi in anestesia locale, di un sondino la cui punta scaldandosi è in grado di bruciare i tessuti (elettrocatetere ablatore). L’elettrocatetere viene avanzato in atrio sinistro e manovrato per posizionarsi a contatto con il tessuto in corrispondenza dello sbocco delle quattro vene polmonari in atrio sinistro (i punti da cui più frequentemente partono gli impulsi elettrici anomali in grado di generare la fibrillazione atriale). A questo punto, attraverso dei piccolissimi elettrodi presenti sulla punta dell’elettrocatetere, viene erogata una quantità di energia termica in grado di “bruciare” in modo selezionato e contiguo il tessuto che circonda lo sbocco delle vene polmonari, isolandole elettricamente dal resto dell’atrio. In tal  modo gli impulsi che partiranno dall'interno delle vene, non potranno arrivare all'atrio ed eccitarlo prematuramente in quanto saranno fermate dalla cicatrice creata dall'ablazione. Per poter manovrare correttamente gli elettrocateteri all'interno del cuore viene utilizzata una speciale tecnica di mappaggio tridimensionale che utilizzando il campo elettromagnetico generato dai segnali elettrici cardiaci, consente di ricostruire l’anatomia cardiaca completa del paziente, evidenziando in particolare gli orifizi delle vene polmonari e confermando la continuità delle bruciature eseguite. Una tecnica ablativa alternativa è quella della cosiddetta Crioablazione, il cui principio è simile alla “termoablazione” a differenza del fatto che il sondino utilizzato ha sulla punta un piccolo pallone che, una volta introdotto all’interno delle vene polmonari, viene gonfiato con liquido o gas refrigerante, che porta la temperatura a livello del tessuto a contatto con il palloncino fino a – 70°, una temperatura alla quale le cellule atriali non riescono a sopravvivere, e generando quindi anche in questo case una piccola cicatrice in grado di isolare elettricamente le vene polmonari. L'ablazione, con entrambe le tecniche, è una procedura ormai molto sicura anche se non scevra comunque da alcune complicanze anche di rilievo, ma che ha un’efficacia non superiore al 70-80% nei casi di fibrillazione atriale parossistica, e notevolmente inferiore in quelli con fibrillazione atriale persistente o permanente. La terapia farmacologica antiaritmica viene abitualmente continuata anche dopo l'ablazione per aumentarne il successo.
modo gli impulsi che partiranno dall'interno delle vene, non potranno arrivare all'atrio ed eccitarlo prematuramente in quanto saranno fermate dalla cicatrice creata dall'ablazione. Per poter manovrare correttamente gli elettrocateteri all'interno del cuore viene utilizzata una speciale tecnica di mappaggio tridimensionale che utilizzando il campo elettromagnetico generato dai segnali elettrici cardiaci, consente di ricostruire l’anatomia cardiaca completa del paziente, evidenziando in particolare gli orifizi delle vene polmonari e confermando la continuità delle bruciature eseguite. Una tecnica ablativa alternativa è quella della cosiddetta Crioablazione, il cui principio è simile alla “termoablazione” a differenza del fatto che il sondino utilizzato ha sulla punta un piccolo pallone che, una volta introdotto all’interno delle vene polmonari, viene gonfiato con liquido o gas refrigerante, che porta la temperatura a livello del tessuto a contatto con il palloncino fino a – 70°, una temperatura alla quale le cellule atriali non riescono a sopravvivere, e generando quindi anche in questo case una piccola cicatrice in grado di isolare elettricamente le vene polmonari. L'ablazione, con entrambe le tecniche, è una procedura ormai molto sicura anche se non scevra comunque da alcune complicanze anche di rilievo, ma che ha un’efficacia non superiore al 70-80% nei casi di fibrillazione atriale parossistica, e notevolmente inferiore in quelli con fibrillazione atriale persistente o permanente. La terapia farmacologica antiaritmica viene abitualmente continuata anche dopo l'ablazione per aumentarne il successo.