Questo moderno e innovativo intervento chirurgico deriva dall’evoluzione di più tecniche chirurgiche: la sleeve gastrectomy, la sleeve gastrectomy con bipartizione gastrica (intervento di Santoro), il mini gastric bypass ed il bypass digiuno-ileale. Ha dimostrato ottimi risultati in termini di calo ponderale, qualità di vita e cura del diabete di tipo 2 e delle dislipidemie.
È un intervento appartenente alla chirurgia metabolica attuale. Oltre ai concetti di restrizione e malassorbimento (quest’ultimo ormai superato), è mirato ad agire sull’asse enterormonale e a ripristinare e/o aumentare la risposta dell’intestino al cibo, intervenendo sui complessi meccanismi regolatori le cui disfunzioni sono alla base dell’obesità
Meccanismo d’azione
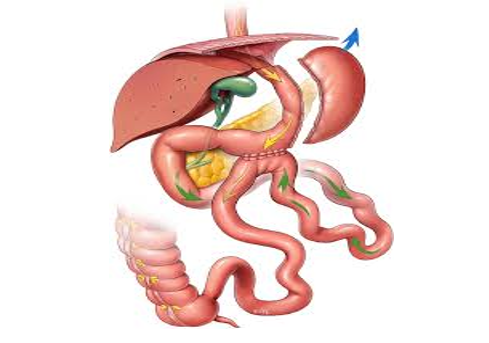
In sintesi, si combinano gli effetti di una sleeve gastrectomy con una parziale deviazione del transito intestinale. La tecnica è concettualmente un nuovo mini bypass gastrico.
Caratteristiche della sleeve gastrectomy "antral preserving"
La sleeve gastrectomy eseguita in questo intervento è di tipo "antral preserving", ovvero conserva l'antro gastrico. Il serbatoio gastrico è leggermente più largo rispetto alla sleeve gastrectomy restrittiva, e la sezione a livello dell'angolo di His (tra esofago e stomaco) è laterale ad esso, conservando così le fibre muscolari gastriche che concorrono alla continenza esofago-gastrica e prevengono il reflusso gastroesofageo.
Struttura e funzionalità del nuovo serbatoio
Si viene così a creare un serbatoio gastrico che rispetta completamente i principi del mini bypass: è restrittivo (diminuisce la quantità di cibo ingeribile) ma non ostruttivo (non crea restrizioni od ostacoli al transito del cibo), e favorisce uno svuotamento rapido del contenuto gastrico nel bypass e nel duodeno.
Rispetto al mini bypass originale, il serbatoio gastrico è molto più lungo (circa del 30%), il che ridurrebbe l'incidenza di reflusso biliare gastroesofageo. L'anastomosi (unione) unica tra l'antro gastrico e l'intestino ha un diametro analogo a quello del mini bypass (4-5 cm), per favorire lo svuotamento e il transito rapido del cibo.
Il tratto di intestino bypassato è lungo almeno tre metri a partire dal legamento di Treitz (il punto anatomico di passaggio tra duodeno e intestino), quindi superiore rispetto al mini bypass gastrico, realizzando un bypass completo di tutto il digiuno. Viene misurata anche la lunghezza dell’intestino residuo per verificare la presenza di almeno 3 metri funzionanti, con eventuale adeguamento in base al singolo paziente.
Effetti ormonali e metabolici
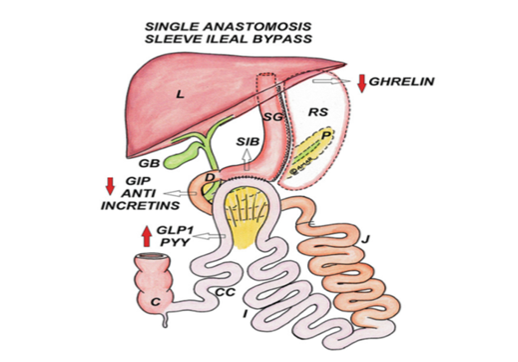
Oltre ai classici effetti restrittivi e di ridotto assorbimento, questo intervento produce effetti diretti sui principali enterormoni: grelina, GLP-1, PYY, GIP e, di conseguenza, sull’asse insulina-leptina, coinvolto nella regolazione del peso corporeo.
L’asportazione della porzione di stomaco determina una drastica riduzione della grelina, noto come “ormone della fame”. Il transito rapido e soprattutto l’assorbimento a livello del tratto finale dell’intestino aumentano la produzione di enterormoni come GLP-1 e PYY, con effetti diretti su sazietà e risposta insulinica.
Parziale derivazione del transito
Anastomizzando l’ileo, senza deviare il normale transito duodenale, si ottiene una derivazione parziale del cibo: la letteratura riporta che solo il 30% segue la normale via gastroduodenale.
Questo consente di:
- evitare l’uso di protesi,
- evitare segmenti gastrointestinali esclusi,
- prevenire anastomosi strette o multiple,
- ridurre il rischio di malassorbimento,
- mantenere ogni segmento accessibile per eventuali esami (esofagogastroduodenoscopia o capsula endoscopica).
Il passaggio parziale di cibo nel duodeno contribuisce a contenere o evitare il malassorbimento, mantenendo un assorbimento più fisiologico.
Indicazioni e applicazioni cliniche
Oltre ad essere l'intervento di scelta in pazienti con BMI > 40, è indicato anche in presenza di diabete di tipo 2 e dislipidemie.
L’intervento è inoltre particolarmente adatto per la conversione di:
- sleeve gastrectomy,
- plicature gastriche,
- gastroplastiche verticali lunghe,
nei casi in cui si verifichi una ripresa ponderale o un calo di peso insufficiente.
Vantaggi diagnostici e terapeutici
Il mantenimento di parte del transito nella via gastroduodenale aiuta a prevenire le gravi carenze nutrizionali tipiche degli interventi malassorbitivi puri. Il duodeno può essere esplorato con una normale gastroscopia, rendendo possibili tutte le manovre endoscopiche sul duodeno e sulle vie biliari.
Inoltre, è possibile modificare l’intervento, restringendo o allargando l’anastomosi tra stomaco e intestino mediante tecniche di chirurgia endoscopica (tramite gastroscopio e senza incisioni cutanee), così come intervenire eventualmente sul piloro.
POTREBBE INTERESSARTI ANCHE IL SEGUENTE ARTICOLO: Di cosa si occupa la chirurgia gastrica?